歯周病治療
何よりもまず、歯周病治療を!
歯周病について
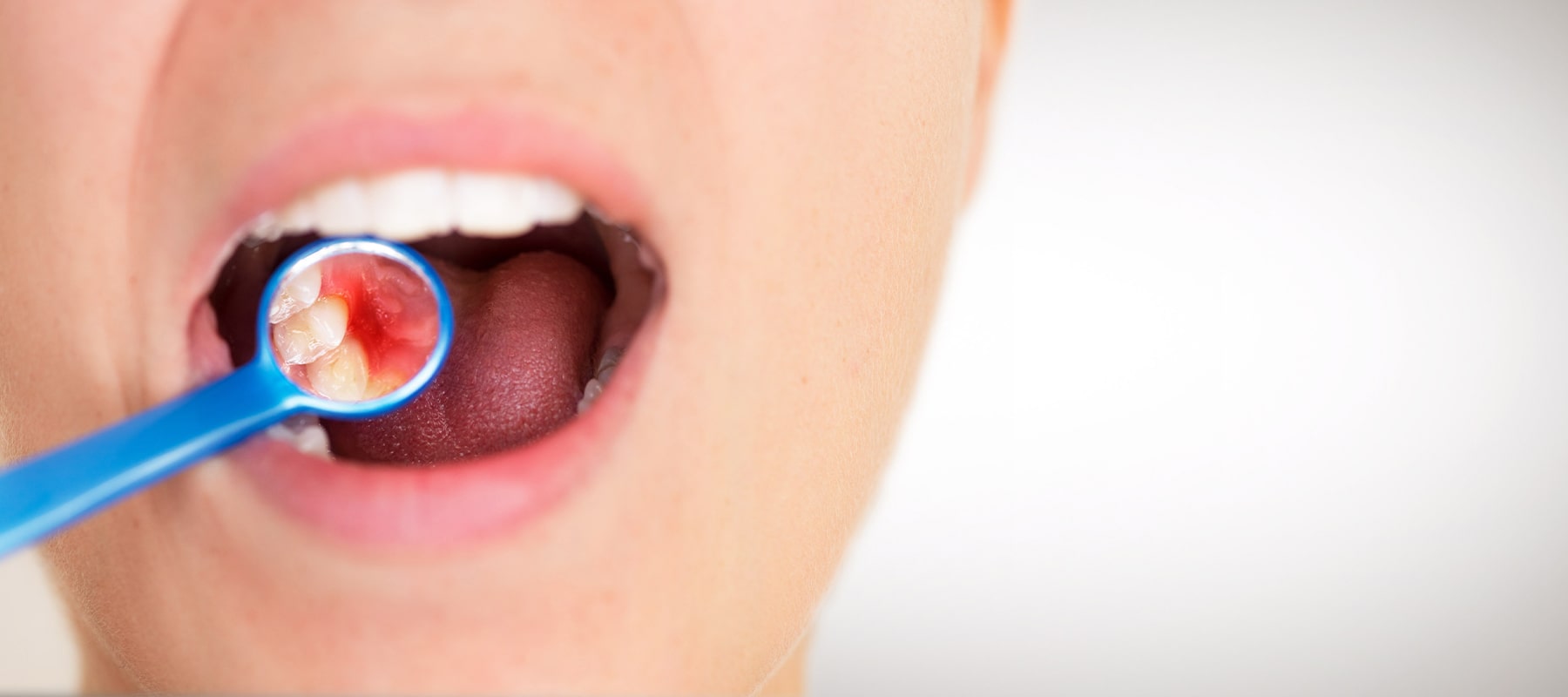
歯周病は治療に専門性が要求される、慢性炎症を引き起こす特異的な疾患で、細菌感染症です。
歯周病とは、歯周組織がプラークに含まれている歯周病の細菌に感染し、歯肉が腫れるだけでなく、歯周組織の破壊が起こっている状態です。歯周組織が壊滅的に破壊され、歯が抜けてしまうケースもあります。
日本人が歯を喪失する原因でもっとも多いのが、この歯周病です。
歯周病のリスクを上げる悪しき習慣
歯周病は、生活習慣が深く関係する生活習慣病です。とくに下記に当てはまる場合は普段の生活から見直す必要があります。
- たばこを吸っている
煙を吸い込むと、瞬時に口の中の粘膜や歯肉から有害物質を吸収します。さらに、免疫機能が下がり、歯周病の症状が現れにくくなり、歯周病の進行に気づきません。これらにより、歯周病リスクが高まります。
- 毎食後歯ブラシをしない
食後歯ブラシをしないと歯の表面にプラークが付着します。プラークには歯周病菌が集まり、放置していると歯石となりご自身では除去できなくなります。
- よく噛まずに食べる
咀嚼には、口の中をうるおすだけでなく、口腔内の細菌の増殖を抑える力がある唾液を分泌する作用があります。よく噛まずに食べる人は唾液の分泌が少なくなり、細菌が増殖しやすくなります。唾液には、99%以上が水分、残りの1%ほどに抗菌、免疫、消化などに関わる重要な成分があります。
歯周病治療の診療方針

歯周病治療は全身の健康のために
重要です
歯周病は、炎症をともないながら歯周組織を破壊しながら進行する、感染症です。それだけでなく、歯周病は口の中だけでなく全身の健康を脅かし、歯周病治療は、全身の健康のために非常に重要です。
「平成 23 年歯科疾患実態調査」では、働き盛りの年齢層(35 ~ 69 歳)のうちほぼ 80%以上が歯肉に炎症があるという結果があります。しかし症状がないため、「歯周病に気づかない」「気づいていても治療をしない」まま放置している人が多くいらっしゃるのが現状です。
このため重症化して初めて痛みが出たために歯科医院に行ったら、壊滅的な状態まで破壊が進み、手遅れで抜歯ということが多いのです。当院は、そんな歯周病治療の最後の砦としての位置付けだと思っていただいても過言ではありません。
歯周病は再発の危険性が高いため、良くなった歯周組織を長期間維持するため、生涯にわたる管理、つまり再発や進行の「予防」が不可欠です。
そのため当院のコンセプトは、幸せと癒しを提供する歯科医院、プロフェッショナル集団による世界基準の医療を提供、困ったら必ず選ばれる歯科医院、患者さんとの生涯のおつきあい、をかかげております。
治療計画の立案
歯周病は、むし歯とは違い1本の歯の問題ではありません。お口の中全体はもちろん、免疫力など全身を含めた総合的な治療となることがあるために、歯周病を引き起こした原因の解明とその除去が必要です。世界的に歯周病治療を進める方法が確立しており、中でも的確な検査と診断が大切になってきます。治療計画を立てることが必須です。
しっかり一つ一つのステップを階段を上るように進めてゆくことで、抜歯といわれた歯も残せる可能性が多くあります。
歯周病治療は骨の治療
歯周病の治療は、破壊された歯周組織の中でも特に骨を治療します。そのため中程度まで進行している場合は、歯周外科が必要な場合が多くあります。中でも、当院が得意とする歯周組織再生療法は、ドクターの技術、術後の管理、患者さん自身のモチベーションによって結果が変化するため、誰しもができる治療ではありません。
インプラントはむし歯にはなりませんが骨の中に埋めるので歯周病には感染します。それがインプラント周囲炎です。インプラントの構造的に、天然歯よりも感染しやすいという弱点があります。そのため、インプラントを入れてお終いではなく、歯周病同様のメインテナンスを生涯続ける必要があります。
インプラントのトラブルの多くは、このインプラント周囲炎であることが多いため、本来インプラントは歯周病治療が可能な歯科医院での管理を前提に入れる必要があると考えています。インプラントが感染しないよう、全ての歯周病治療がきちんと終わったうえでのインプラント治療、そしてメインテナンスが必須です。歯周病治療は、骨の治療をするものですので、専門的なドクターによる治療を推奨します。
世界基準のガイドラインによる
治療計画
- 歯周基本治療
- 歯周外科治療
- 口腔機能回復治療
- メインテナンス予防
治療計画は上記の順に最初に歯周病を治療するよう世界のガイドラインで定められています。
日本歯周病学会
歯周病認定医について
総合的な歯科診療を提供する
スペシャリスト
歯周病認定医は、長期的に良好な結果を得ることができる歯科治療やインプラント治療など、総合的な歯科診療を提供するスペシャリストです。
日本歯周病学会が認めた研修施設にて3年以上研修を行って基本的な歯周病治療を行うための知識と技能を習得したうえで認定医試験に合格した会員が認定医です。また、歯周病治療における専門的知識と技術を有する歯科医師を育成するとともに国民の口腔保健の増進に貢献することを目的とした団体が、日本歯周病学会です。
歯周病治療は歯科医師免許を持っていれば誰でも可能ですが、正確性の高い診断のための綿密な検査、そして治療計画がないと歯周病は治りません。1本1本の歯に対する高度な治療も必要ですが、歯周病治療の場合、口腔内全体を広い視野でもって10年以上先を見据えた治療計画を練ることができるというのが最も大切となります。
歯周病認定医はこのような口の中全体の治療計画の立案などからはじまり、特殊なトレーニングが必要な歯周組織再生療法などの歯周外科手術という手術のスキルも持ち合わせている必要があります。
他院で抜歯と診断された場合でも
抜歯せずに済む可能性があります
歯周病のプロフェッショナルは「歯周病で抜歯すべきかどうか」を正確に判断することができます。他の一般の歯科医院では行っていない、最新の外科処置も含めて数多くの選択肢がありますので、抜歯といわれた歯を含めて1本でも多くの歯を残すことが私たち歯周病のプロフェッショナルの当然の使命です。
やむを得ない場合の抜歯について
天然歯を残すために力を尽くしますが、必ずしも歯を残すことがベストといえない場合があります。深刻な歯周病に感染した歯を残すことで、他の健康な歯にまで感染が拡大することがあるのです。
無理に歯を残すことで、歯を支える骨、歯肉を壊滅的に失い、抜歯後にインプラントなどの治療ができなくなってしまうことも考えられます。これらを総合的にみて適切な判断を行います。
歯周病・歯肉炎について
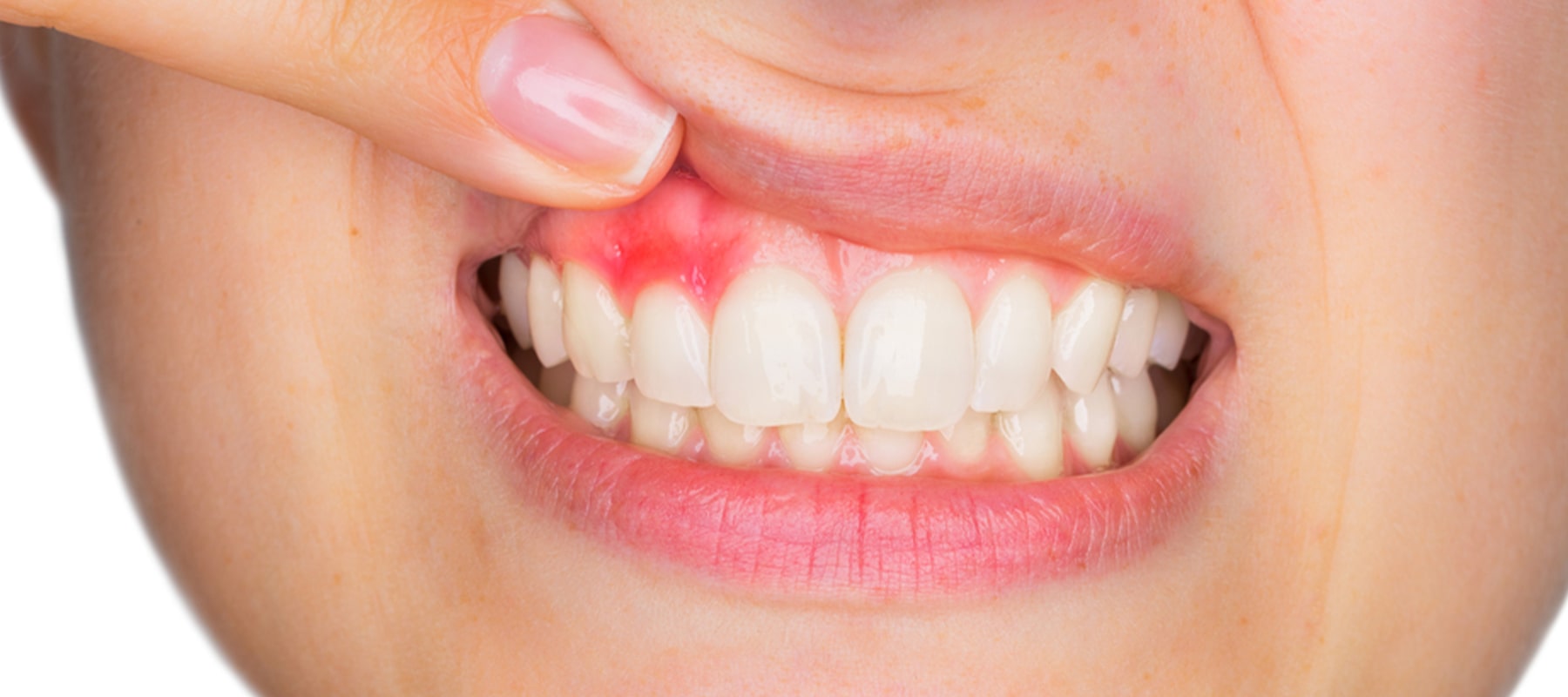
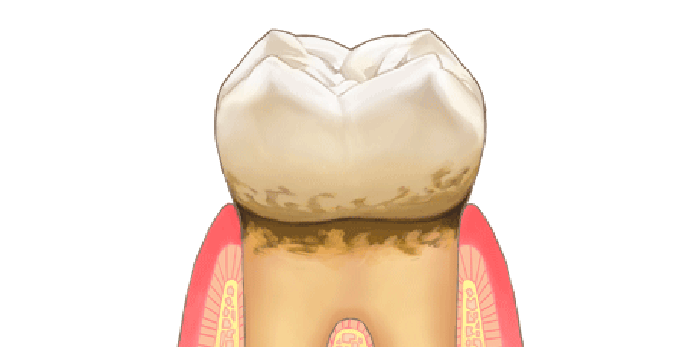
歯周病とは
- 赤色の歯肉。
- 歯と歯の間の歯肉が丸みを帯び膨らんでいる。
- ブラッシングで出血する。
- 腫れた歯と歯肉との間にプラークが溜まり悪化する。
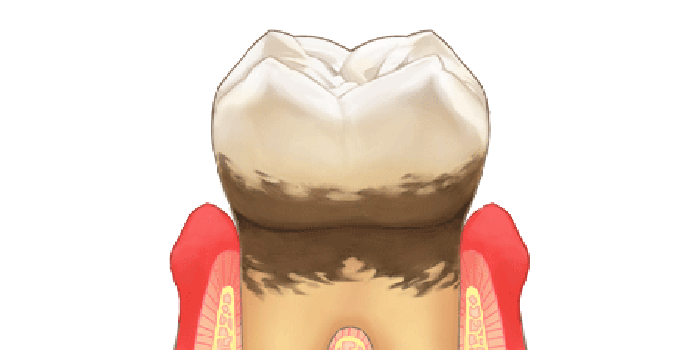
歯周炎とは
- 赤紫色歯肉。
- 歯と接している歯肉が更に腫れる。
- ブラッシングで出血や膿がでる。
- 歯と歯の間が広がり、食べ物がよく詰まる。
- 歯肉が退縮して歯が長く見える。
- 歯周ポケットが深くなり骨(歯槽骨)が溶ける。
歯周病になる原因とは
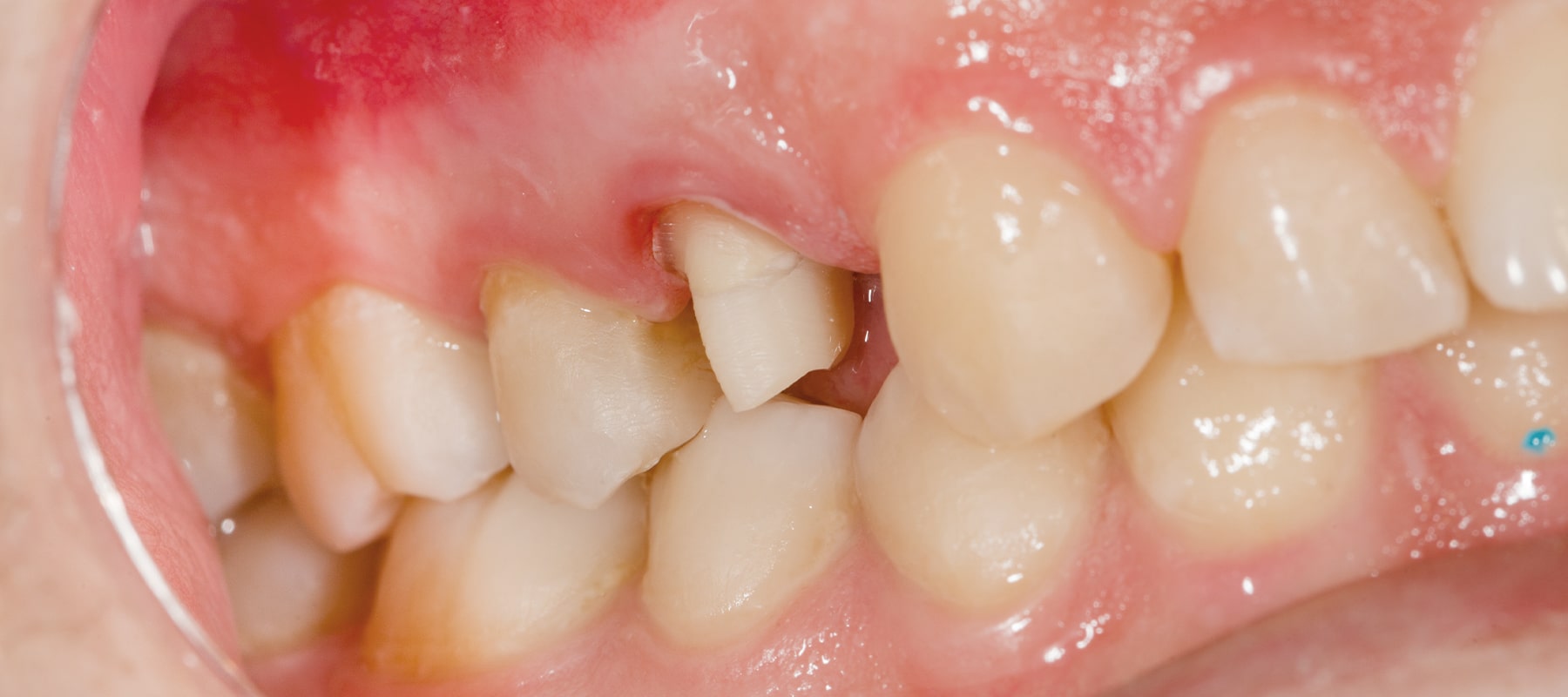
歯周病と細菌感染
歯周病は、炎症をともないながら歯周組織を破壊しながら進行する、細菌感染症です。
歯周病菌と免疫が戦っている状態が「炎症」ですので、歯周病が進行していくのは、免疫が細菌に負けている状態です。
細菌感染
歯に付着する細菌性のプラークが、歯肉と歯の根の間、いわゆる歯周ポケット内に侵入し、繁殖することによって、歯周病を進行させていきます。口腔内にはおよそ約400種類の細菌が存在しプラーク1㎎中には約10億個の細菌が存在します。中でも歯周病を引き起こす細菌は10種類以上あります。これらの細菌が歯肉や歯槽骨に炎症を起こし、その炎症をさらに進行させながら増殖し、さらに細菌が組織を侵す攻撃力が強まり、歯周病が進行します。歯周病が起こるということは、口の中で常に炎症が続いているということです。
被せ物や詰め物の歯肉付近の精度が低い場合、すきまや段差があるためにプラークがつきっぱなしになってしまうためにやはり感染しやすくなります。表面がざらざらの場合も同じくプラークがつきやすいために感染しやすくなります。
また、お一人ひとり異なるご自身の免疫力も関係しています。健康なときには免疫力で抵抗できていたのに全身疾患や妊娠、加齢など免疫力が低くなった状態では、歯周病に感染しやすくなります。
咬み合わせの悪さや歯ぎしりなど、過度な力を歯に加え続ける習慣は、細菌感染と合わさると歯周病の進行を加速させるために、重症化を早めます。
歯周病になりやすい人とは
感染症であるため、大きく分けて2つあります。細菌感染しやすい「口の中の状態」と免疫力が低くなる「全身の状態」です。
口の中の状態:細菌が増加する状態
- 歯磨きが不十分な人
今の時代、歯を全く磨かない人というのはほとんどいないですが、一部の歯にずっとプラークがつきっぱなしの場合、間違いなく歯周病のリスクが高まります。
- 口呼吸、常用薬がある人
プラーク(細菌のかたまり)に自然に抵抗できるのは、唾液だけです。唾液の量が減ると、プラーク自体の量が増えやすくなるため、歯周病のリスクは高まります。
- 歯並びが悪い人
歯が重なっている部分など歯磨きがしづらいのでプラークが残ってしまい、歯周病のリスクは高まります。また、歯並びが悪いということは咬み合わせも悪いため、咬む力が全部の歯にバランスよく分散せず、一部の歯へ過度な力が加えられ歯周病の進行を早めます。
- 歯ぎしりをする人
歯に過剰な力がかかり、歯周組織へのダメージが歯周病を悪化させるスピードを早めます。歯ぎしりには3種類あります。「ギシギシとスライドをする歯ぎしり」「くいしばり」「歯をカチカチさせるタッピング」歯周組織は歯ぎしりのような横から加わる力にはきわめて弱いため歯周病が悪化します。
全身の状態:免疫力が下がる状態
- 喫煙する人
タバコは免疫力を下げ、血液の循環が減少し、さらに唾液の量も減らすため、歯周病のリスクを非常に高めます。それだけでなく、歯肉から出血しないために発見が遅れ、治療をしても治りが悪くなり、改善しない可能性もあります。歯周病に気がついたときには重症になっている場合が多くみられます。歯周病になりやすくするばかりでなく、気付き難くし、また治り難くすると言えます。
- ストレスがある人
「仕事が忙しい」「寝不足」「体が疲れている」精神的ストレスによって免疫力が下がります。生活習慣(歯みがき、喫煙、食生活など)が変化したりすることで歯周病が悪化しやすい状態になります。
- 甘い物、やわらかい物を多く食べる人
プラークが増殖しやすい口腔内環境なため、歯周病のリスクは高まります。それだけでなく、間食の多い不規則な食事や栄養の偏りは、プラークの増殖だけでなく免疫力を下げ、唾液の量を減らし、歯周病のリスクを高め、全身の健康に影響を与えます。
- 全身疾患がある人
糖尿病や血液の病気(白血病など)、自己免疫疾患、遺伝性の病気などがある人は免疫力を低下させるため歯周病のリスクが高まります。
- 常用薬がある人
てんかんの薬(ダイランチンなど)や降圧剤(アダラートなど)、免疫抑制剤を服用されている方は、歯肉が増殖しやすく、歯周病のリスクが高まります。
- 女性
女性ホルモンの影響で、女性は男性よりも歯周病に感染擦るリスクが高い傾向にあります。特に妊娠中はつわりやホルモンバランスの変化で、歯周病になりやすくなります。出産後は育児などに忙しいと口のケアがおろそかになりがちです。更年期を迎えた女性は、女性ホルモンの分泌量の減少により骨密度が低下し、顎の骨や歯槽骨も弱くなる可能性があります。女性はライフステージに合わせ、より充実したケアが必要です。
歯周病と抜歯
歯周病で抜歯を行った方が良いケース
重度の歯周病の場合です。歯の周りの骨が歯根の半分以上を吸収し、歯周ポケットが6mmを超え、歯のぐらつきが著しい場合が重度の歯周病です。
その歯を保存したあと、10年単位で長期的に見て長持ちするか、周囲の歯に多大な影響を及ぼす可能性があるかどうかが判断基準になります。つまり、予後が悪い歯は抜歯と判断することが多くなります。1本だけの問題ではなく、他の歯を含めて総合的に判断することになります。また、歯周病以外にむし歯や破折など別の問題が同時にある場合も抜歯となることがあります。
歯を抜くのに抵抗がない人はいませんし、私達も歯を抜きたくありません。大事なのは、歯はきちんとした状態で保存するということです。
歯は、むし歯治療、神経を取る根管治療、感染した根管治療、重症度の異なる歯周病治療など様々なステージがあります。それぞれのステージにおいて最適な治療で歯の保存をしなければなりません。
歯周病は感染症ですので、どうしても治らず、今後も感染状態のまま進行を止めることができない炎症状態で過ごすことになれば、他の歯や口腔内全体、しいては全身への悪影響を考慮して、守るために抜歯という選択を迫られることもあるのです。
また、歯周病の歯を1本を残すことにより義歯が安定しないなど、治療計画(設計)上の理由での抜歯もあり得ます。
それ以外に、進行した歯周病の歯を保存するためには保険診療外での治療が必要となり、費用が発生するためにあきらめるということもあり得ます。
まとめ
- 抜歯以外の治療法がない歯(医学の限界)
- 他の歯の寿命を短くする歯(消えない炎症)
- 全体の総合的な治療へのマイナスの影響が大きい歯(治療計画)
- 価値観によりますが、残せるが金銭的に抜くことを選択された歯(費用)
歯科治療と健康状態
繰り返し治療
私たちはこれまで1万人以上みてきましたが、9割は以前の治療のやり直しです。実は日本の一般的な歯科治療は人工物で修復し、噛めるようにしただけで原因は治せていません。
その多くは歯周病を治せていないことが原因です。
抜歯と健康状態
抜歯の理由として、歯周病42%、むし歯32%、破折11%となっており、歯周病が半数近くを締めています。歯周病をきちんと治療する歯科医院はほとんどなく、気づいた時には抜歯となっている方が多いというのが現状です。
50代から歯が減り始めます
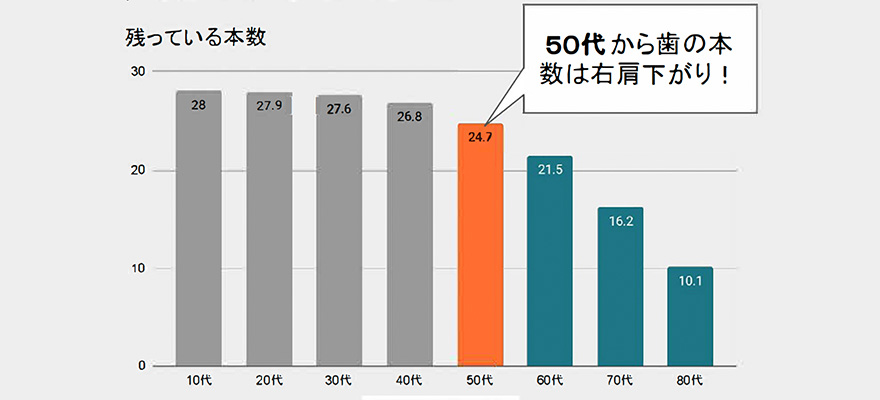
厚生労働省平成23年度歯科疾患実態調査では、50代から歯の本数が減り始め、80代までに約20本の歯が失われるという結果が出ています。
さらに、40歳からオーラルフレイル(柔らかい食べるようになる、滑舌が悪くなる、歯が抜けたまま、などの口の衰え)が始まり、徐々に口の機能が低下します。それにより食べ物の選択肢が狭まり、心身機能の低下に繋がると考えられえており、健康寿命をすぎると寝たきりに繋がることもあります。
このように、中年期にきちんと歯科治療したかどうかで、高齢期の健康状態が決まります。ロの健康を保つと、寝たきりを避けられるだけでなく、医療費も安くすみます。
歯を抜かずに治療するメリット・デメリット

メリット
- 自分の歯で過ごすことができる
人間の天然歯は非常に高性能にできています。入れ歯やインプラント、ブリッジなどの人工物ではどんなに精密に作ったとしても到底及びません。
- 歯を残せるという精神的な満足
可能な限り歯を残すように治療して、自分の歯を使えることは非常に大切だと考えています。
- 人工物になる時期を遅らせることができる
インプラント・ブリッジ・入れ歯などを入れたら終わりではなく、天然歯と同じく再発などの感染リスクが常につきまといます。そういった意味で極力自分の天然歯で過ごし、人工物になる時期を遅らせることは、大きな意味があります。
デメリット
- 周囲の歯にも重度の歯周病が広がる
- 激痛、腫れなどの急性発作が起きやすい
- 歯の揺れなど、かばいながら日々の食事をしなければならない
- 顎の骨が大きく吸収し、インプラントや入れ歯など次の治療が困難になる
- 歯周病から脳梗塞や糖尿病など全身疾患のリスクを上昇させる
歯を抜いた場合のメリット
- 他の歯を守ることができる
周囲の歯に炎症が広がる前に抜歯をすることで、多数の歯を守ることができます
- 歯へのストレスが減る
痛みや揺れなどを常に気にしながら過ごすストレスから解放されます
- 次の治療が有利になる
インプラントや入れ歯などは、骨が残っていればいるほど治療が楽になり、その後の負担が少なくてすみます
全身疾患へのリスクが減る:細菌感染症であるため、全身へ影響が出るのを防ぐことができます。
歯周病のセルフチェック

歯周病は、自覚症状がないまま静かに進行し、いつの間にか歯を失うほど悪化してしまう感染症です。30代になると症状が見られる方も増えてきますので、ご自身で日頃からチェックしましょう。
4個以上該当する方はすぐにでも治療することをおすすめします
- 口臭が気になる
- 口の中がネバネバする
- 歯磨き後、毛先に血がつく
- 歯ぐきが赤くなっている
- 歯ぐきが腫れている
- 歯ぐきが下がり、歯が長くなった
- 歯ぐきを押すと血や膿が出る
- 歯の間に物が詰まりやすい
- 歯が浮いたような気がする
- 歯並びが変わった気がする
- 歯が動く
この中に当てはまるものはありましたか? 進行すればするほど治療が困難になり、治療期間や治療費も増えてしまいます。1個でも当てはまる場合は、すぐに歯科医院を受診することをお勧めします。早めの発見と治療がとても重要です。
チェックが4個以上ある場合は、中等度以上の歯周病に進行している可能性がありますので、今すぐにでも治療を開始する必要があります。
歯周病検査について
検査の目的は、歯周病の進行程度や原因を把握し「正しい診断」と「適切な治療計画」を立てるための正確な情報を得ることです。症例に応じて必要な検査を系統的に行い、検査結果を分析して治療計画の立案や修正に生かすことが大切です。また、メインテナンス予防時にも歯周組織の状態を評価するために必要です。
検査結果は再評価、つまり治療のステップごとの検査、治療後1年ごとの検査と毎回比較検討します。
保険治療と自費治療の比較

保険治療の場合
歯周組織検査
-
歯肉の炎症
・プロービング時の出血(bleeding on probing:BOP)で評価
・歯周ポケット深さ(probing depth)
・1 歯 6 点計測(6 点法)
-
口腔衛生状態(O'Leary のプラークコントロールレコード)
プラークの付着状態を評価します。プラーク染色液を用いて1歯を4 分割し、細菌性プラークの有無を判定します
-
歯の動揺度
歯の揺れ具合を3段階に分けて判断します。(Millerの歯の動揺度の分類)
-
エックス線写真
全体をおおまかにみることができる、パノラマエックス線写真を撮影します。
-
咬 合
歯列全体のかみ合わせの異常があるかどうか調べます。
-
根分岐部病変
歯根が複数ある歯を対象に、エックス線写真を参考にして進行度を 3 段階で調べます。
-
プラークリテンションファクター
プラークを蓄積・増加させる、歯石、不適合修復・補綴物、う蝕・くさび状欠損、歯列不正、歯肉歯槽粘膜部異常・小帯異常・口腔前庭異常、口呼吸、さらに歯の形態異常、食片圧入、歯周ポケットなどについて検査。
-
口腔内写真
口腔内写真撮影は、口腔内の状態を正確に記録することが可能です。口腔内を5枚に分けて写真検査(5枚法)します。
治療方法

軽度の歯周病治療では、保険診療内での歯周基本治療でも十分改善します。わたしたち歯周病認定医は、特殊なトレーニングを積んでいるため、一般開業医よりも歯周ポケット内のプラークや歯石を除去する、機械的プラークコントロールの技術が優れているため、6㎜程度の深いポケットであれば歯周外科を行うことなく改善することができます。
治療期間

保険治療では、1回で行う治療内容や治療できる歯の本数を制限するようになっているため、通院回数が増える場合があります。
一方、自由診療においては、そういった制限がないため、短期間・無痛で保険治療よりも格段に効果のある歯周病治療を提案・提供することが可能です。
保険治療の限界や制限など

まず最も大切なプラークコントロールの制限があります。ご自身による口腔清掃の基準は、世界標準のO'Leary のプラークコントロールレコードにおいて20%未満とされております。保険診療では、回数やタイミングが規制されているため、この基準を達成しないまま治療を開始となることがほとんどなために、歯周病が治らないという現実があります。
ご自身によるプラークコントロールがきちんと維持できるようになるまでセルフケアトレーニングを続けたい、という場合には保険診療外となります。
それ以外にも、さまざまな制限があります。とくに中等度以上の歯周病の場合、歯を残すための治療の選択肢が限られるため、抜歯する歯が増える傾向があります。
保険治療は、検査・治療のタイミングや内容が厳格に規制されています。残念ながら、海外の標準的な歯周病治療とことなっているところがあります。よって、より精密な検査・診断、中等度以上の歯周病でより高度、少しでも多くの歯を残す治療を希望される場合には、保険診療外の検査や治療が必要となってきます。
中等度以上になりますと、できるだけ多くの歯を残すためには保険の範囲を超えた歯周外科治療の術式やその他のオプションを駆使して手を尽くす必要があります。また、治療に使用する薬剤、材料の種類、使用法も保険治療では厳密に決められています。しかしながら、保険治療ではまだ適応外の薬剤、材料とその用法が国際的に推奨されている場合がいくつかあります。
保険外診療
検査内容、検査方法
保険外の治療の前に行う追加検査
-
エックス線写真
デンタルエックス線写真:歯を2方向ずつ14枚撮影し、パノラマX線よりも1本1本の歯・歯周組織を詳細にみることができます。
コーンビーム CT(CBCT):3 次元的に検査することができます。オペをする前に、歯周病により骨が吸収した形態を詳しく分析することができます。
-
口腔内写真
5枚法よりもさらに 11 枚に分けて写真検査(9枚法と5枚法の組み合わせ)します。
細菌学的検査
細菌検査
歯周病菌の菌種、比率を診断
歯肉縁下プラーク採取し、歯周病原細菌(Porphyromonas gingivalisや
Aggregatibacter actinomycetemcomitans などを中心)を調べる方法。新型コロナウイルスで有名になった、遺伝子を増幅して調べるPCR法でおこないます。
治療方法
治療に制限がありませんので、あらゆる選択肢の中から、ベストな治療計画を立て、治療、実行することが可能です。
予防(セルフケア&プロフェッショナルケア)しながら治療が可能
抗菌療法(細菌検査、FMDフルマウスディスインフェクションとの組み合わせ)
通常のプラークを除去する治療では改善がみられない場合、重度の歯周病の場合、糖尿病・動脈硬化性疾患・心疾患などの全身疾患がある場合などには、抗菌療法を組み合わせます。「細菌検査」で検出された歯周病原細菌に合わせて、歯周病治療に有効として海外では一般的な抗菌薬を用いて服用してもらいます。この時、口腔内の歯周病原菌を極限まで減らすために通常は4~6回に分けて行う、歯周ポケットの中の機械的プラークコントロール(SRP)を同時に1回で行う、FMDを行います。
矯正治療:日本人の9割は矯正治療が必要だといわれています。歯周病で病的に歯が移動することも多いため、多くの場合、矯正治療が必要と診断する傾向にあります。また、歯周矯正治療という外科治療の回数を減らす可能性がある歯周病治療があります。
インプラント治療:残っている歯の本数が減るほど、咬む力を支える場所が少なくなるため、歯周病の進行は加速します。歯を失ったところにインプラント治療をすることで、支える場所を増やし、噛めるようになるだけでなく、他の天然歯を守ります。
歯周組織再生療法:歯周病で失ってしまった骨や歯肉などを復活させる方法です。
歯周形成外科療法:歯肉の色、形、厚みなどを綺麗な形態に改善する方法です。
保険治療には予防の概念がありません
保険診療に「予防の概念」がなく、ほぼ治療しか項目にないことが一番の問題です。
世界で予防歯科の重要性が認識され、日本でも「予防」という言葉が多くのメディアから発信されているにもかかわらず、日本で予防歯科に取り組もうとすると保険が使えないという事実があります。
理想的な歯周病治療をしようとすると、まずは全ての治療よりも大事なプラークコントロール(プラークの除去)からはじめなければなりません。セルフケアによるプラークコントロールの成功が、治療の中でもかなりのウェイトを占めることになりますので、ここが確立できていなければ、治療しても失敗してしまいます。ところが、歯周病の進行を止めるこのセルフケアによるプラークコントロールを練習することが回数や頻度を制限されてしまっているため、治療開始早々つまずいてしまうわけです。
また、歯周病は細菌が最大の原因ですが、他にもたくさんの原因があります。食事や栄養、生活習慣なども変えて頂くことが必要になってきます。これら全てをセルフケアといいます。ところが保険では何もアプローチできないのが現実です。
保険ではある程度から先は自分でやってくださいというわけですが、できないから歯周病になっているわけで、本末転倒だと思います。つまり、このセルフケアを改善してゆくことが重要なのです。
健康のために自己投資してゆくこと全てをセルフケアといいます。たとえば、運動をしたり、食事制限をしたり、そういう自分で自分を健康にしてゆく行為全てをセルフケアといいます。ちなみにプロが行うプラークコントロールをプロフェッショナルケアといい、両方を合わせると「予防」となるのです。
この最初のつまずきから、保険では理想的な治療が行えないということになります。予防しながら治療することもできません。
他にも先述のように様々な制限があるため、中等度以上の歯周病の場合、手を尽くせば残せる歯でも抜歯せざるをえないのが現状です。
理想的な歯周病治療の方法
保険外診療の流れ
-
初診(カウンセリング)
ご希望や、現在のお悩みを伺います。目指す方向性をすりあわせます。当院での治療についてご納得いただけましたら、検査へ進みます。
-
精密な検査(歯科ドック健診)
問題を発見するだけでなく、「これから起こりうる病気」を知ることが目的の検査をします。つまり病気の原因まで発見し、その対策をするための検査です。
お口の中全体を対象に健康状態まで総合的に検査をするために、早期発見・早期予防が可能となります。一般的な歯周組織検査に加えて、デンタルX線写真・口腔内写真・だ液検査・細菌検査など治療に重要な追加検査を行い、さまざまな問題点をあきらかにします。検査の結果をもとに診断し、治療計画を立案していきます。
-
治療計画(コンサル)
理想的な詳しい治療計画をご説明します。十分にご納得いただいたうえで治療を開始することになります。
-
治療前予防
治療より大切なのはプラークコントロールです。歯周病もむし歯も感染症です。プラークコントロール=細菌の除去が治療の成功の鍵を握っています。細菌が感染したままでは、治療の失敗などのトラブルが起き、治療しても繰り返し病気が発生してしまうのです。
当院の専門的なトレーニングを受けた歯科衛生士が、プラークコントロールのプロフェッショナルとして担当します。
※予防は、治療中も継続して行ってゆきます。
-
治療開始(歯周基本治療)
※予防(セルフケア&プロフェッショナルケア)しながら治療
歯周基本治療(歯周病治療、むし歯治療、根管治療)の成績が歯周外科処置の結果に大きく影響します。全身疾患や重度の歯周病で治癒が遅いなど問題があり、細菌検査で歯周病原細菌が存在するという場合、抗菌療法(FMDフルマウスディスインフェクションとの組み合わせ)を行うことで歯周病治療の効果を高めることも可能です。矯正治療やインプラント、クラウンなど補綴治療のまえにも、必ず歯周基本治療をしておくことが大切です。
-
歯周外科治療
歯周基本治療を行っても4 mm以上の歯周ポケットが残存する場合や破壊されてしまった歯周組織を再生する場合などは歯周外科治療を行います。一般のクリニックでは抜歯といわれるような歯でもできるだけ残すために、必要な治療です。
歯周組織の再生を期待する場合におこなう、最もテクニックが必要な歯周組織再生療法、歯肉退縮や浅い口腔前庭などに対して歯肉を再生する場合におこなう歯周形成手術(ペリオドンタルプラスティックサージェリー)、歯周ポケットを切除することでなくし、プラークコントロールしやすい環境にすることができる切除療法を組み合わせで行います。他に歯石やプラークなどの徹底除去が目的の組織付着療法などがあります。
-
口腔機能回復治療
これまでの治療で感染がなくなったら、歯周病によって失われた機能を取り戻すための治療が始まります。歯周病治療の着地点ともいえます。咬合治療、矯正治療、インプラント治療、補綴治療などがあり、咬合・咀嚼、審美、発音などの機能を回復するための治療です。
なかでも歯周病を治療するための矯正治療を『歯周矯正治療』といいますが、矯正治療は歯周病を治すことも可能な大切な手段です。決して見た目だけの回復ではありません。かみ合わせや骨や歯肉など歯周組織の回復を期待できる素晴らしい治療方法です。一般的な歯科医院では、いきなり削って詰めたり、矯正治療をしたり、予防や歯周基本治療をすっとばして機能回復をしてしまいます。そのせいもあり、一般的に治療といえばこの口腔機能回復治療をさすと皆さんも勘違いしてしまっているのが大きな問題です。
歯周基本治療や歯周外科治療で、感染症を治療せずに口腔機能回復治療をするから再発やトラブルが起こるので、当院ではどんなにいいセラミックのクラウンも全て応急処置と見なしています。
-
メインテナンス予防
じつはここがスタート地点です。
どんなに素晴らしい治療も、ようやく天然の歯に限りなく近い状態まで回復できたに過ぎません。どんな治療も天然歯、天然の歯周組織には到底およばないのです。歯周病治療後のメインテナンスは必須です。とはいえ、これまでずっと継続して予防しながら治療してきたので、心配することはありません。セルフケアによる日々のプラークコントロールを、歯科衛生士が行う、必要に応じた間隔のプロフェッショナルケアで補うのが最も効果的であることが実証されています。
具体的な治療について
保険治療の場合
(歯周病治療のみの場合)
必要な治療回数と費用の目安
-
軽度~重度共通
歯周基本治療①
2回の口腔清掃指導(ブラッシングトレーニング)、スケーリング
※プラークコントロールが改善できていなくても治療開始
すべての歯周病治療において歯周基本治療はマストです。なかでも、プラークコントロールおよびスケーリング・ルートプレーニングのプロフェッショナルであり、当院の専門的なトレーニングを受けた歯科衛生士が担当します。
-
軽度歯周病の場合
軽度歯周炎は、歯周基本治療のみの対応でメインテナンスに移行できることがほとんどです。
・再評価(検査)
・歯周基本治療②
・スケーリング・ルートプレーニング
・再評価(検査)
1~2か月程度、多くても1回の来院で数千円程度です。
-
中等度歯周病の場合
中等度歯周炎では、歯周組織再生療法や歯周形成外科手術などの専門治療が必要なことが多いですが、この場合にも歯周基本治療の成績が外科処置の結果に大きく影響します。
・再評価(検査) 歯周基本治療②
・スケーリングルートプレーニング、など
・再評価(検査)
・再スケーリングルートプレーニング、場合により歯周外科治療
・予後不良の歯の抜歯
・再評価(検査)
・口腔機能回復治療(ブリッジ、義歯)
抜歯した場合
6か月程度、多くても1回の来院で数千円程度。保険で歯周外科治療、抜歯を行う必要がある場合は、1~2万円程度かかる場合もあります。
-
重度歯周病の場合
重度歯周炎は抜歯と判定されますが、歯周基本治療で炎症を改善することは抜歯後の治癒に影響し、場合によっては保存可能となる中等度判定へと移行することもありえます。
・再評価(検査)
・歯周基本治療②
・スケーリングルートプレーニング、など
・再評価(検査)
・再スケーリングルートプレーニング、場合により歯周外科治療
・予後不良の歯の抜歯
・再評価(検査)
・口腔機能回復治療
ブリッジ、義歯
※多くの抜歯が必要になる安濃制が非常に高くなります

6~12か月程度、多くても1回の来院で数千円程度。保険で歯周外科治療、抜歯を行う必要がある場合は、1~2万円程度かかる場合もあります。
自費治療の場合
必要な治療回数と費用の目安
どんな治療でも、プロによる管理がなく、ご自身による自己管理だけでは、プラークという最大の原因除去が不十分となり、よい治療システムとはいえません。
まずは、プラークコントロールが確実にできるようになることが最優先です。プラークコントロールは、歯科衛生士と患者さんが協力しあってはじめて成功します。当院では、セルフケアをマスターすることからはじめます。現代の食生活は、細菌性プラークの付着しやすい状況であることから食生活の改善を含めた指導が必要となります。セルフケアは、ブラッシングのことではないのです。
軽度歯周病の場合
| 治療方法 | 基本治療で治ります |
| 治療期間 | 最短2ヶ月程度(セルフケアの習得スピードによります) |
| 治療費 | 最低¥50,000程度(歯周病以外の治療がない場合)+毎年のメインテナンス予防(年会費55,000~110,000円、1年毎の検査6,600円、予防計画書作成5,500円) |
中等度歯周病の場合
| 治療方法 | 歯周外科治療および口腔機能回復治療が必要になります |
| 治療期間 | 最短6ヶ月程度(セルフケアの習得スピードによります) |
| 治療費 | 最低¥100,000程度(歯周病以外の治療がない場合)+毎年のメインテナンス予防(年会費55,000~110,000円、1年毎の検査6,600円、予防計画書作成5,500円) |
重度歯周病の場合
| 治療方法 | 抜歯、歯周外科治療、口腔機能回復治療が必要になります |
| 治療期間 | 最短1年程度(セルフケアの習得スピードによります) |
| 治療費 | 最低¥200,000程度(歯周病以外の治療がない場合)+毎年のメインテナンス予防(年会費55,000~110,000円、1年毎の検査6,600円、予防計画書作成5,500円) |
歯周組織再生療法、インプラント治療、矯正治療など総合的な治療が必要な場合、1年半~数年、費用は、上記にそれぞれの治療費が必要になりますので、総額費用がはっきりさせることができません。
歯周基本治療まとめ
歯周基本治療1
- 2回の口腔清掃指導(ブラッシングトレーニング)、スケーリング
- リスク検査(細菌検査)
- 治療前予防
セルフケアトレーニング、プロフェッショナルケア
- 再評価(総合的な精密検査)
- スケーリング・ルートプレーニング、抗菌療法(FMD併用、歯周病原細菌が存在する場合)
- 治療計画作成(治療計画書)
- 総合治療のコンサルテーション
歯周基本治療2
歯周病の感染除去、力のコントロールのための治療は多岐にわたり、総合的な治療が必須となります。
予後不良歯の抜歯、感染根管治療、清掃を困難にする不良なクラウンを除去し仮歯を装着、咬合調整、暫間固定、ナイトガードの装着、テンポラリーブリッジやテンポラリーデンチャーの装着、再評価(歯周基本治療後の検査)
歯周外科治療
- 歯周基本治療を行っても4 mm以上の歯周ポケットが残存する場合、破壊された歯周組織を再生する場合
- 組織付着療法、切除療法、歯周組織再生療法、歯周形成手術(ペリオドンタルプラスティックサージェリー)
- 歯周組織の再生を期待する場合には歯周組織再生療法
- 歯肉退縮や浅い口腔前庭などに対しては歯周形成手術
- 再評価(歯周外科治療後の検査)
口腔機能回復治療
- 口腔機能(咬合、咀嚼、審美、発音機能など)の回復のためには修復・補綴治療が必要です。また、揺れる歯には固定も必要です。
- クラウン、ブリッジ、義歯、インプラント
- 正しいかみ合わせ、細菌性プラークが蓄積しないように設計する。
矯正治療
歯列不正を改善することで、プラークリテンションファクターやかみ合わせを改善し、歯周治療の効果を高めることができるばかりでなく、審美性の回復を行うことができる。
最終評価(メインテナンス移行前の検査)
初診時に行った歯周組織検査と原則的に同じ内容
- 再度治療を行う必要があるかどうかを判定し、必要がない場合には、メインテナンス予防へ移行
- メインテンス予防プログラム作成(予防計画書)
- 一人ひとり異なるリスクを徹底的に把握(むし歯リスク 歯周病リスク 補綴物の材質 補綴物の適合 唾液の質と量 細菌の種類 治療経過 歯科治療歴 歯ぎしり・食いしばり 口呼吸 全身疾患 服用薬(副作用) 食事の内容 食事の時間 食事の回数 体型・・・)
メインテナンス予防
日常のさまざまなセルフケアの指導を受けながら実践して頂きます。特に歯のセルフケア=日常のプラークコントロール(細菌の除去)を、歯科衛生士が行う、必要に応じた間隔のプロフェッショナルケアで補うのが最も効果的であることが実証されています。
歯周組織再生療法
歯周組織再生療法とは
重度の歯周病になってしまった歯周組織を再生させ、歯を抜かなくても良くなる可能性のある理想的な治療法です。
一般的に歯周外科手術では歯肉を切開して、歯や骨が明確にみえる状態で徹底したバイオフィルムの除去が行われます。
これに同時にさまざまな歯周組織再生に必要な材料を組み合わせることで失われた歯周組織の再生を促す治療が歯周組織再生療法です。組織を回復するために必要な場所を作り、失われた組織を誘導する薬剤を入れます。
どんな症状の時に行う治療?
歯周病治療が進行すると「歯がグラグラ揺れてくる」と聞いたことがあると思います。
これは、歯周病原菌が原因で歯の周りの骨を含めた歯周組織が破壊されて、歯を支えられなくなったために起こる症状です。そのままにしていても良くなることはありません。
ある日急に激しい痛みが出て、治まるのを定期的に繰り返し始めます。いずれ突然「ポロッ」と歯が抜け落ちます。
一度失ってしまった歯周組織が自然にもとに戻ることはありません。
そればかりか、一般的な歯科医院で行っている歯周病治療でももとに戻すことはできない場合がほとんどです。特にプラークや歯石を取るだけなどのクリーニングでは、あまり意味がないばかりか、ほとんど効果がありません。
治療で期待できる効果
歯周組織再生療法は、歯周病で失われた歯周組織を再生し、歯の支持構造を取り戻し、通常抜歯とされてしまう歯を残すことを目的とする治療です。
これまでの歯周病治療は、歯周病治療が終わっても歯周組織の回復はほとんど期待できませんので歯茎が下がってしまい、歯が長く見えてしまうという欠点がありました。
歯周組織再生療法は歯を支える骨と歯肉共に再生させるため、審美的にも効果が期待できます。
歯周外科治療
組織付着療法とは
歯茎の切開が必要な場合も...
重度に進行した歯周病では、歯周ポケットの奥深くに歯石が付着しています。歯周ポケットの深部は複雑な形になっていることが多く、スケーラーが届きにくくなっています。また、目視で確認することもできません。そのため歯周ポケットが深い場合には、歯茎を切開して目で見て確認できるようにした上で、スケーリング・ルートプレーニングを行うことがあります。これを「組織付着療法」といいます。
歯周病治療の症例
主訴:口臭、歯茎からの出血、歯が汚いのを改善したい
強い炎症を確認
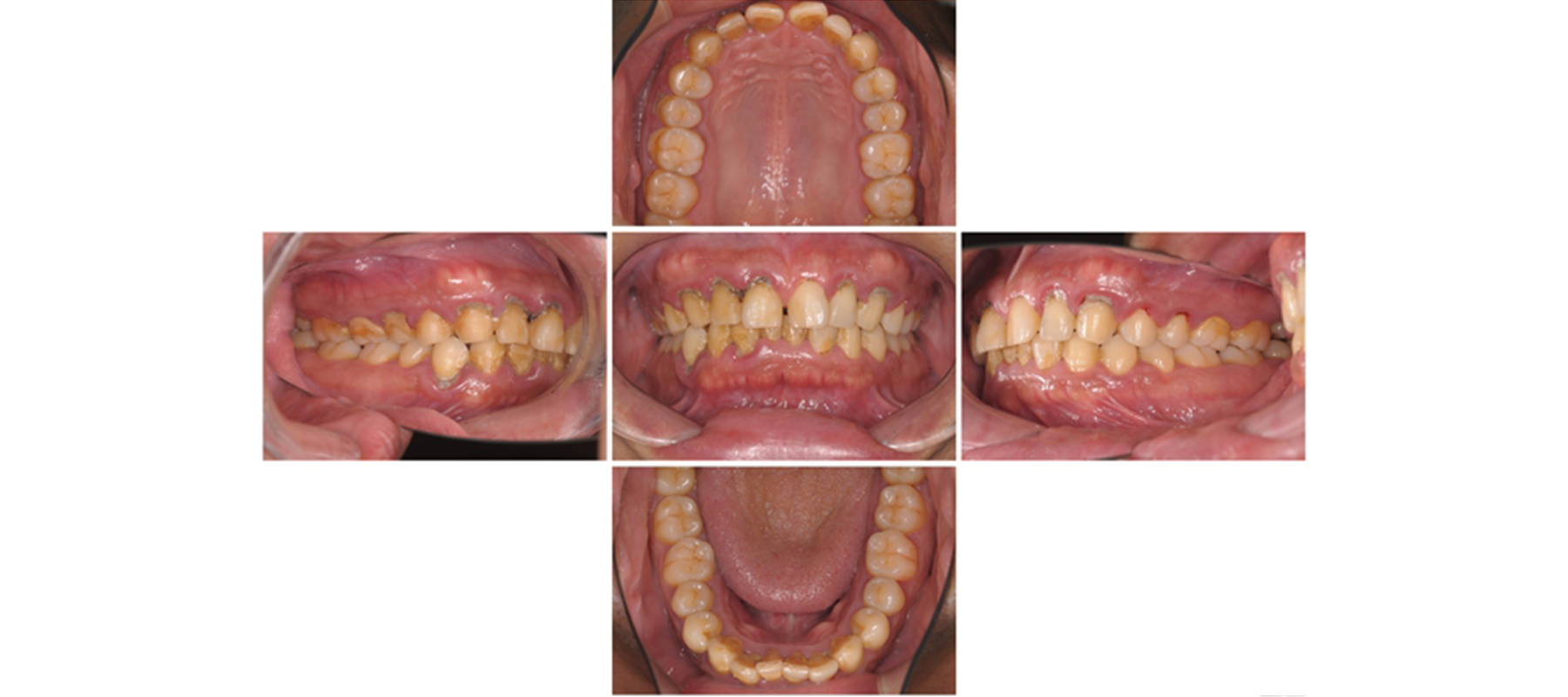
歯周病の進行にともなう強い炎症があり、自然出血をしている部分がありました。歯周炎は細菌感染が原因であり、治療の成功のためにはご自身によるセルフケアをしっかり習得していただくことが最優先。歯周病を重症化する非常に毒性の強い菌であるP.g.菌が歯周ポケット内から検出されました。
セルフケアトレーニング開始
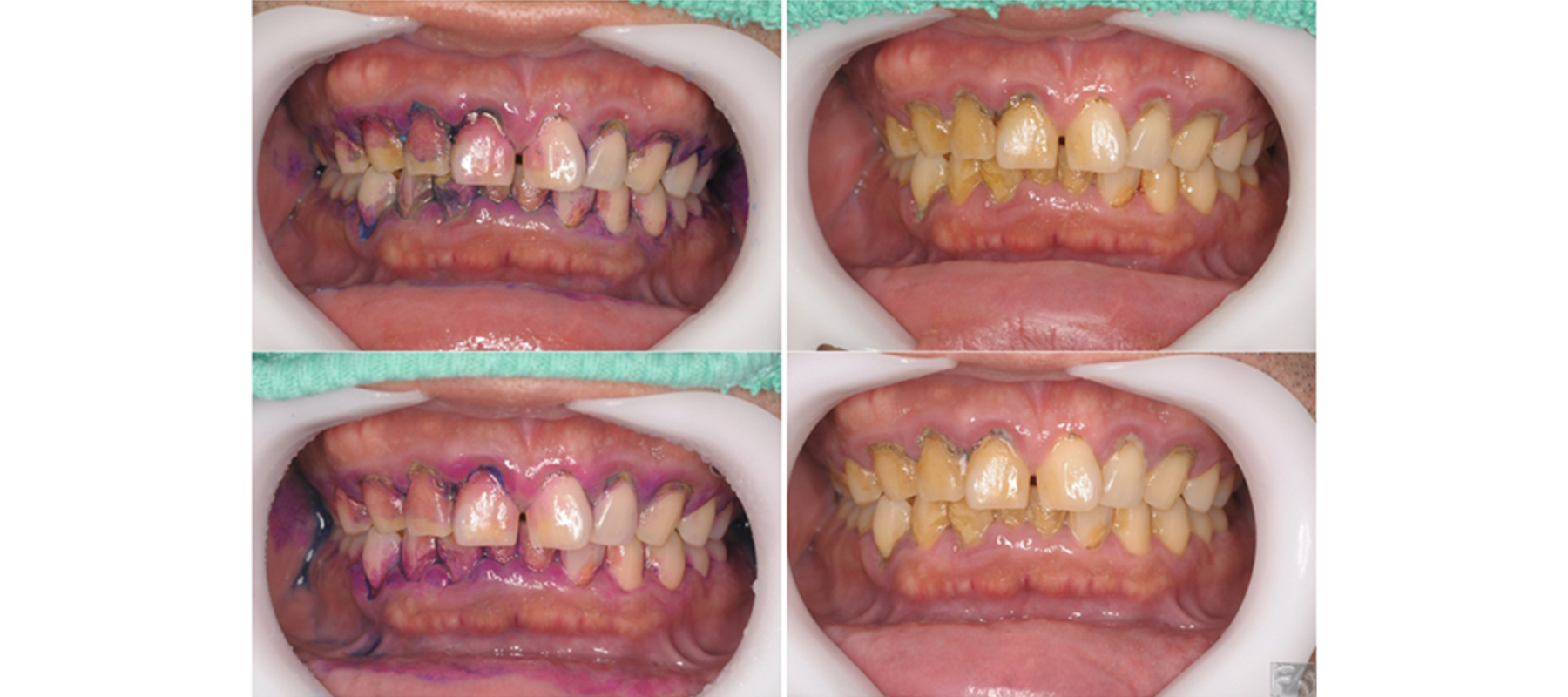
セルフケアのトレーニングを開始。上が1回目、下が2回目。ばい菌に色を付けたのが左側。紫色部分はずっとつきっぱなしになったままの細菌です。
歯石の除去
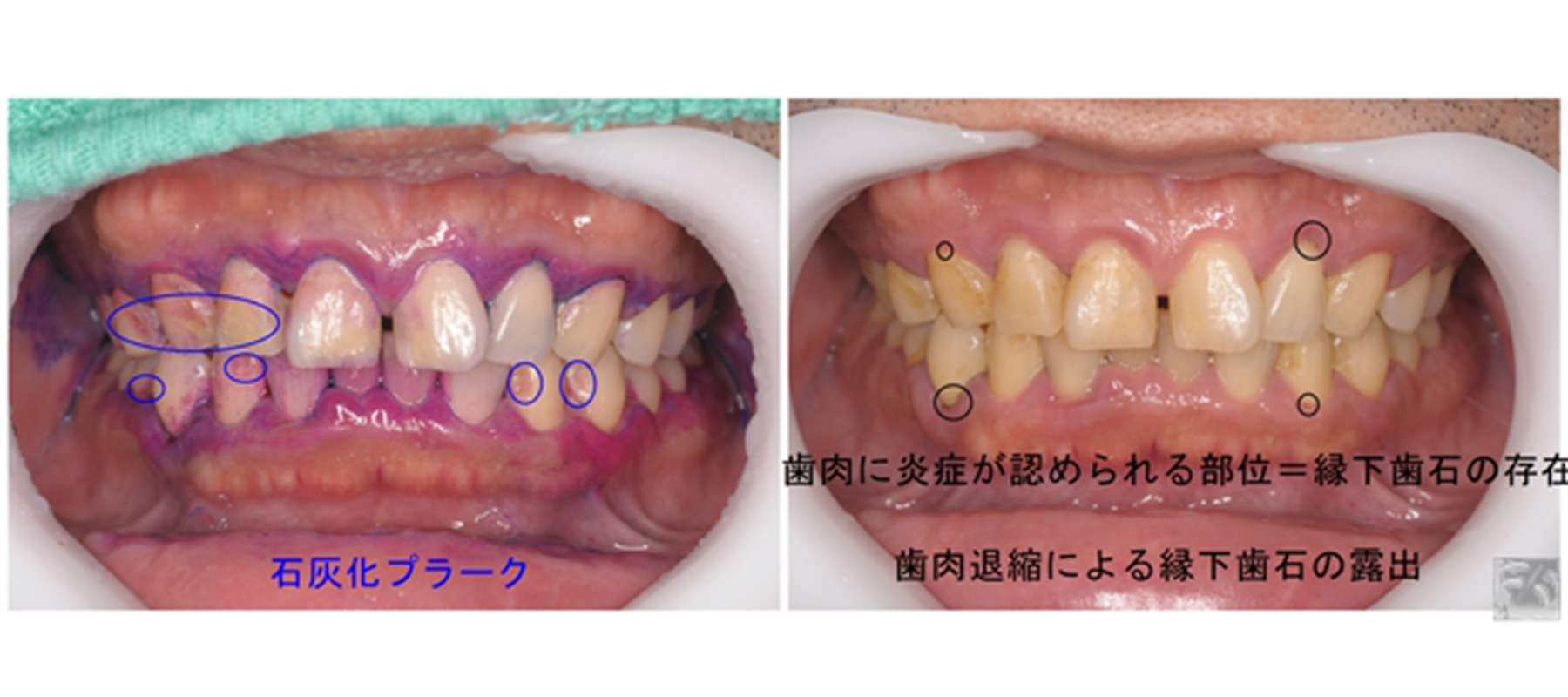
ご本人のセルフケアの改善とともに歯肉が引き締まり、石灰化プラーク(細菌の塊)や歯周ポケット内に存在した黒い縁下歯石が露出してきたため、除去を行いました。歯周病は歯の間から始まって進行が進むので、歯ブラシだけでなく、歯間ブラシやフロスによる歯間部のセルフケアが欠かせません。
セルフケア改善
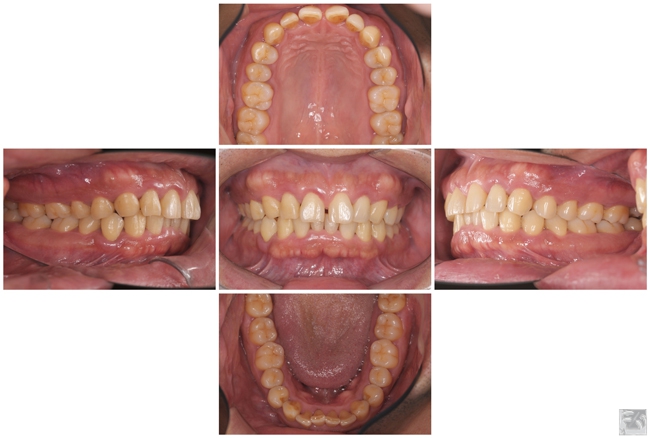
セルフケアが改善し、本格的な歯周病治療を開始する準備が整いました。
治療詳細
※保険内診療。治療期間、費用、治療の流れ、治療結果に関しては個人差があります。炎症状態を改善し、歯周病の改善には、1か月から数ヶ月かかります。また、歯周病が改善する期間および程度は個人差があり、歯周病の進行具合によっても異なります。治療効果を発揮するのは、口腔衛生環境の改善(セルフケア)にかかっています。副作用(リスク):一時的に歯がしみたり、かみ合わせの違和感を感じることがあります。
再生療法を含む、予後を見据えた総合的な歯周病治療
検査
まずは精密検査を行っていきます。
臼歯に負担がかかっており、骨欠損を確認
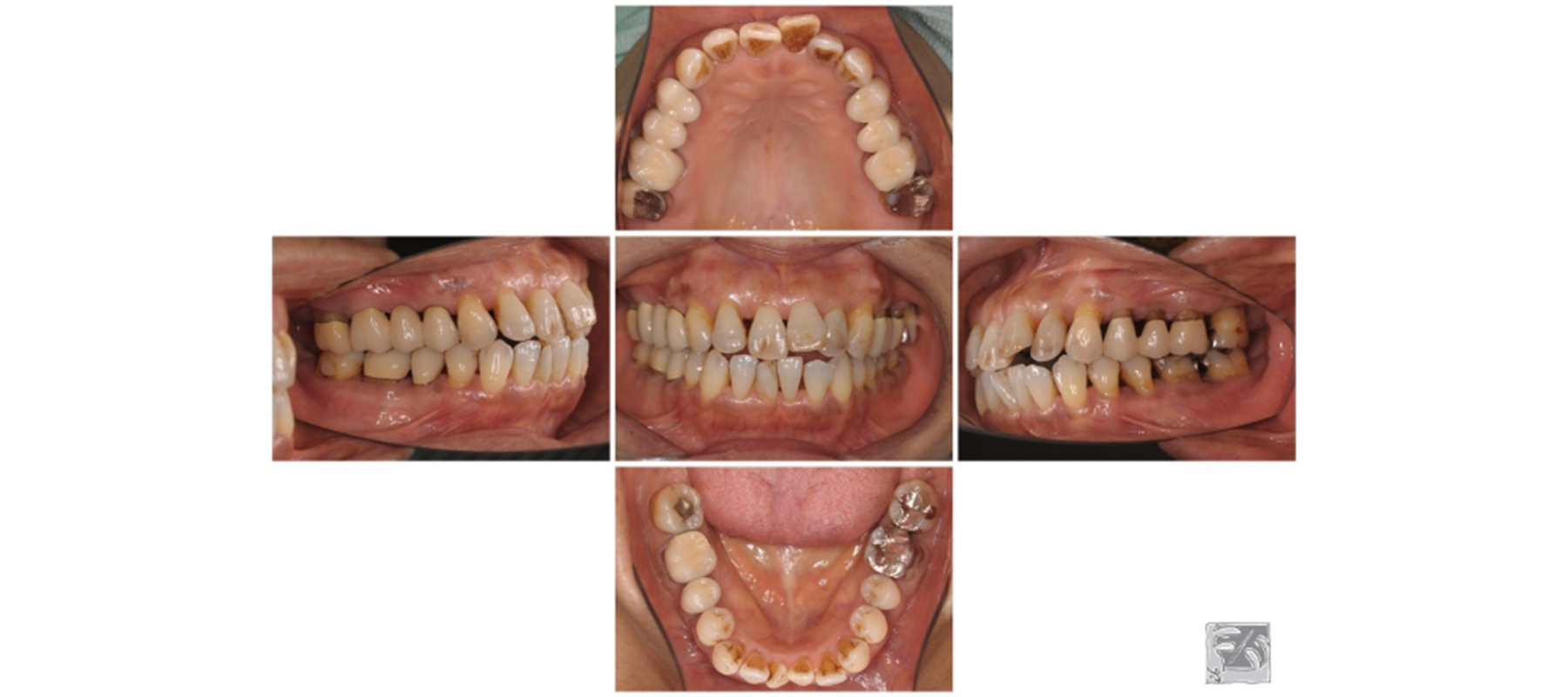
前歯が接触しないオープンバイトのため、臼歯に過大な負担がかかっていました。
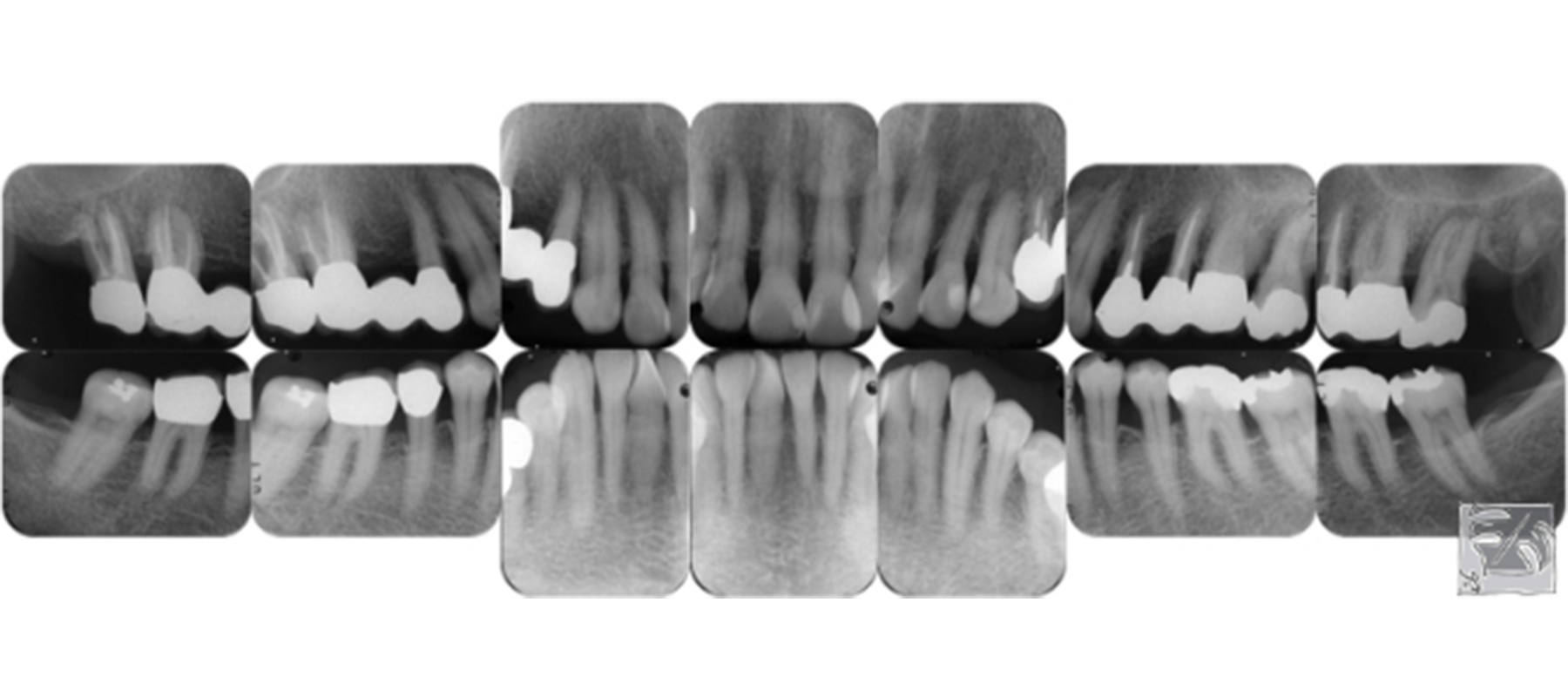
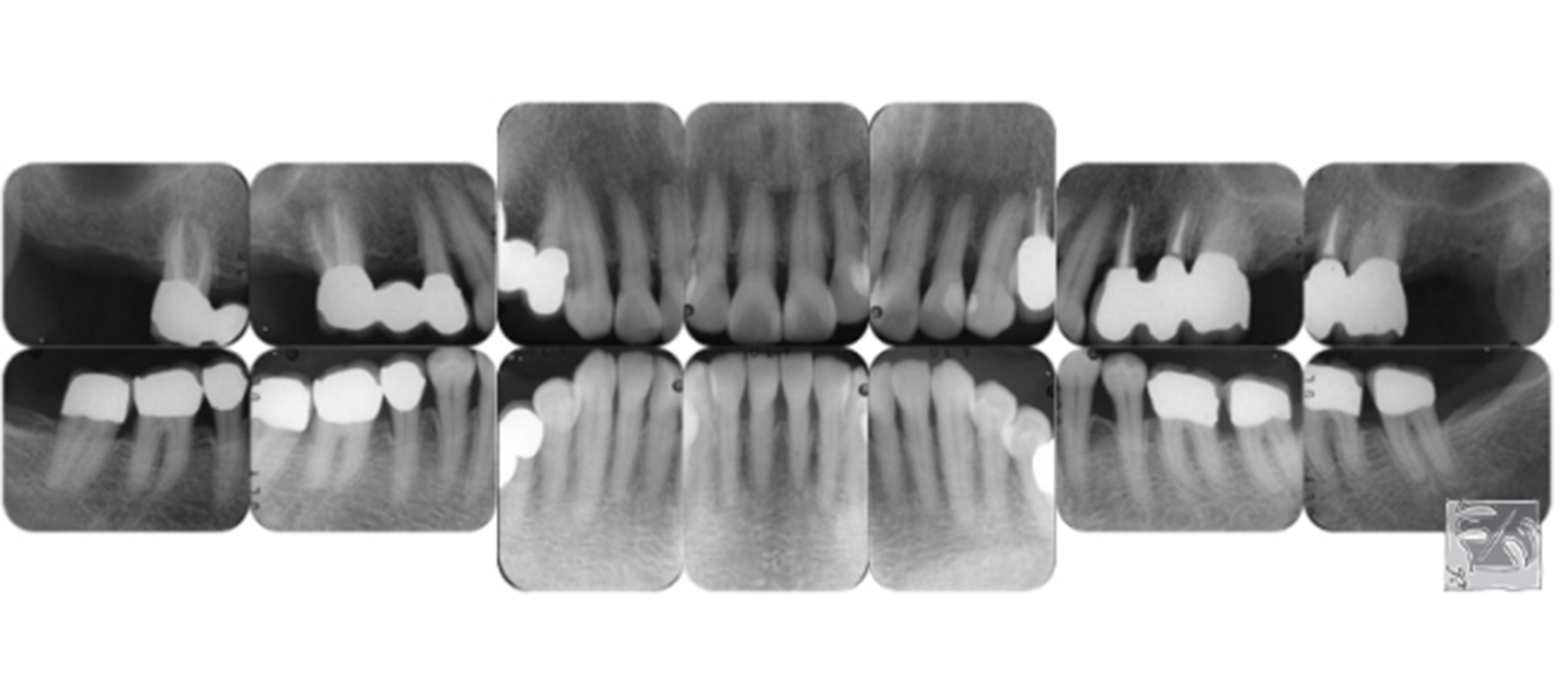
レントゲン上では、左上第二小臼歯に深い骨欠損、左右の上顎第二大臼歯に歯根を覆うような骨欠損がみうけられました。
重度歯周病と診断
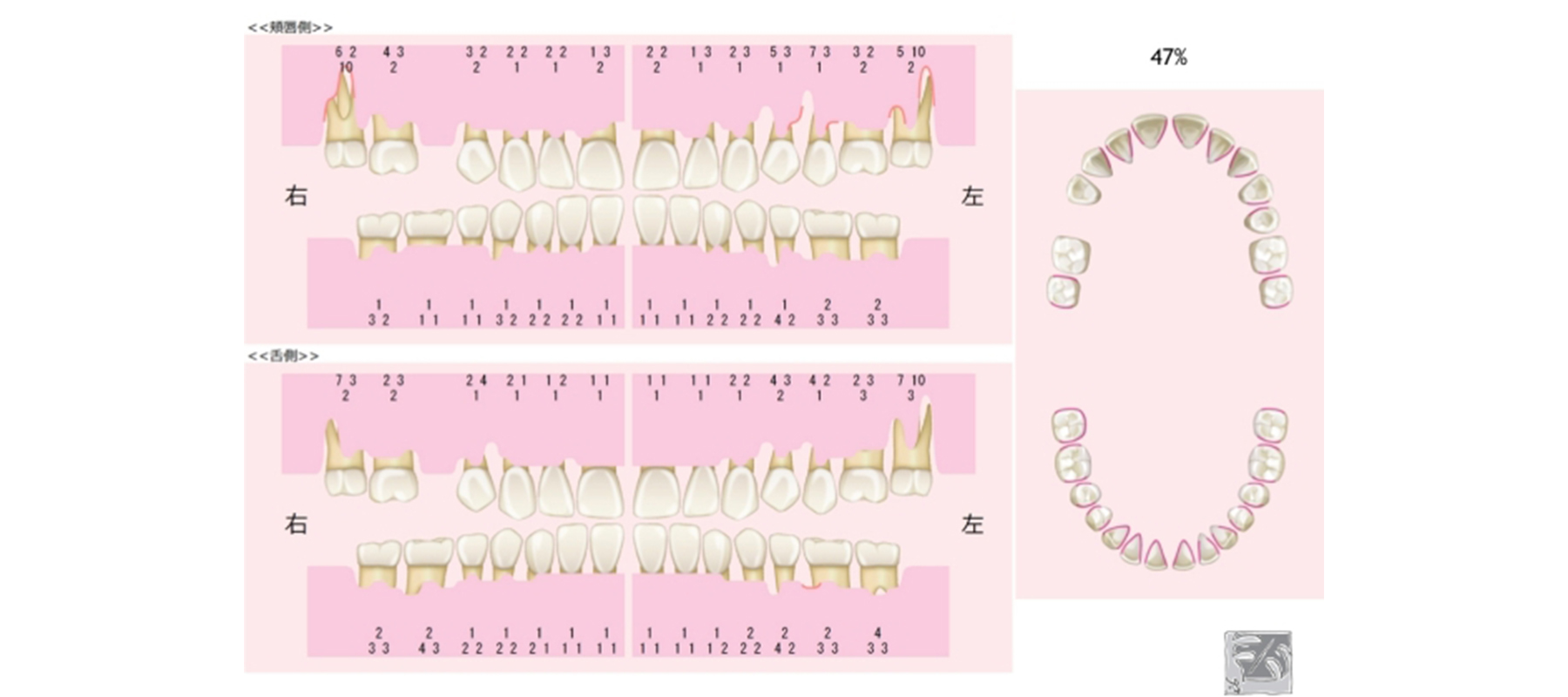
プラーク(細菌)は全体の47%に付着していた。歯周ポケットの深さはレントゲン画像と一致し、重度慢性歯周炎と診断。
やむなく抜歯

左右ともに第二大臼歯が歯牙破折、10㎜の歯周ポケットを伴う重度の歯周病が併発していたので、やむなく抜歯せざるを得ませんでした。
歯周基本治療を開始
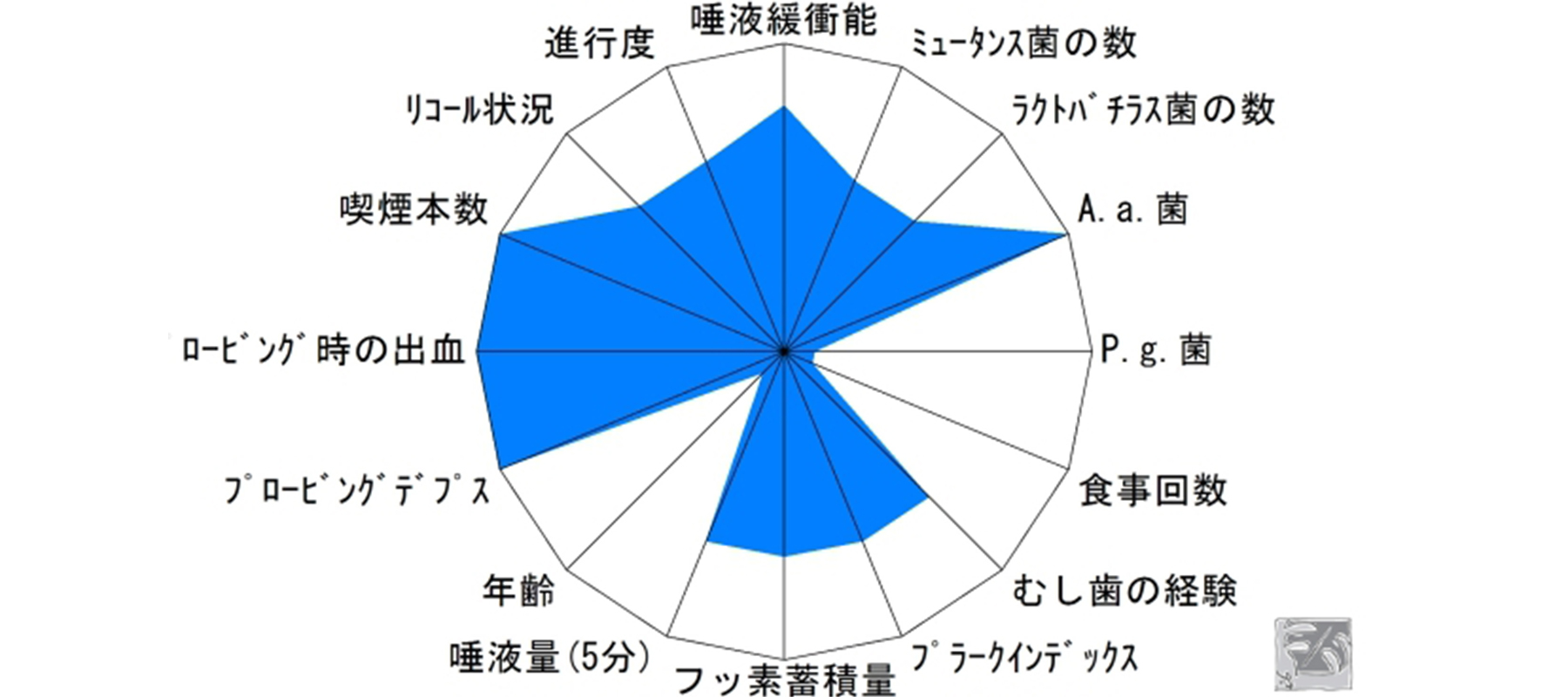
歯周病を重症化する非常に毒性の強い菌であるP.g.菌が歯周ポケット内から検出されました。細菌を減らすため、セルフケアトレーニング・歯肉縁下歯石除去を含めた歯周基本治療を行いました。
歯周組織再生療法による組織回復
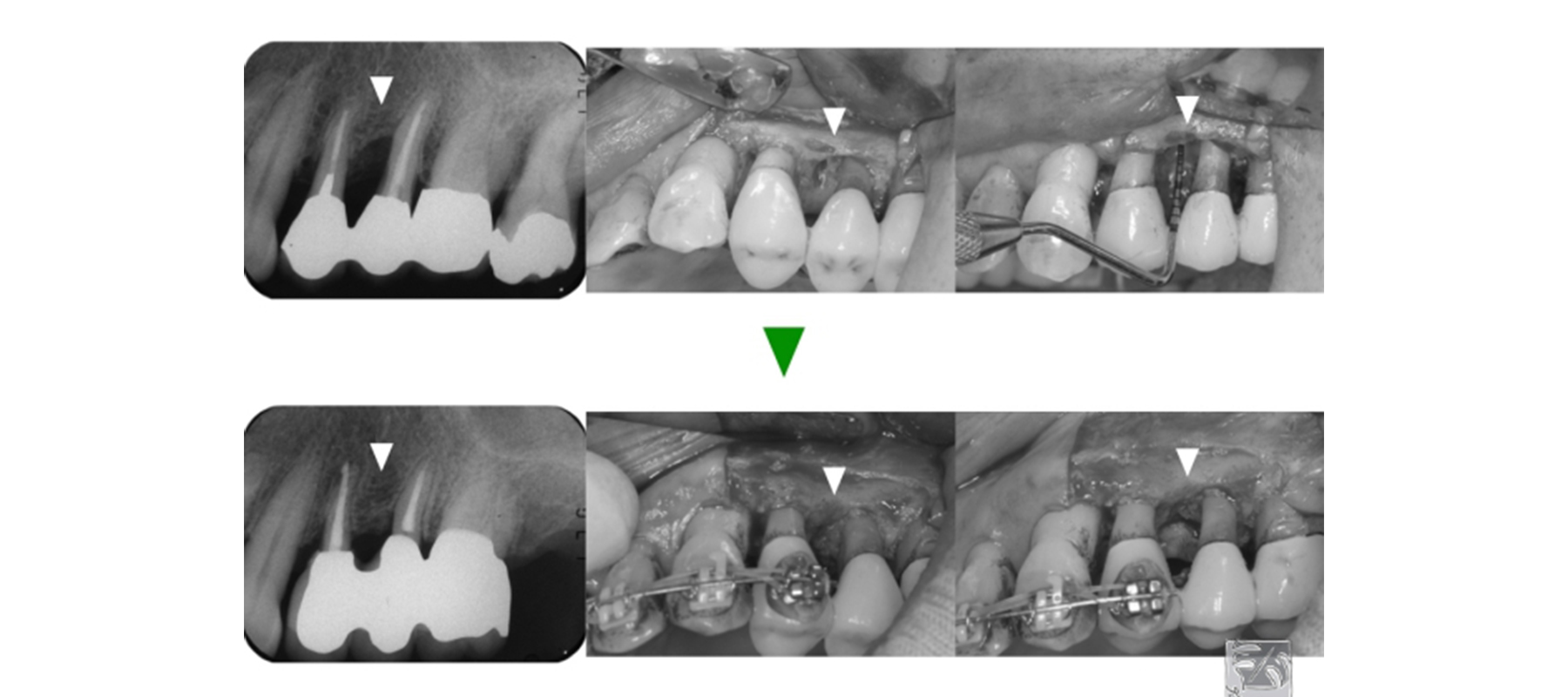
歯周基本治療ののち、左上小臼歯部に残存する深い骨欠損に歯周組織再生療法を行い、組織の回復を行いました。
同時に前歯の矯正治療を開始

また細菌感染とともに根本的な原因である、臼歯に過大な負担を強いるかみ合わせの問題を解決するため、前歯の矯正治療を行いました。
クラウンを改め最終評価
清掃性を考慮したクラウンで機能回復をし、最終的な評価を行いました。
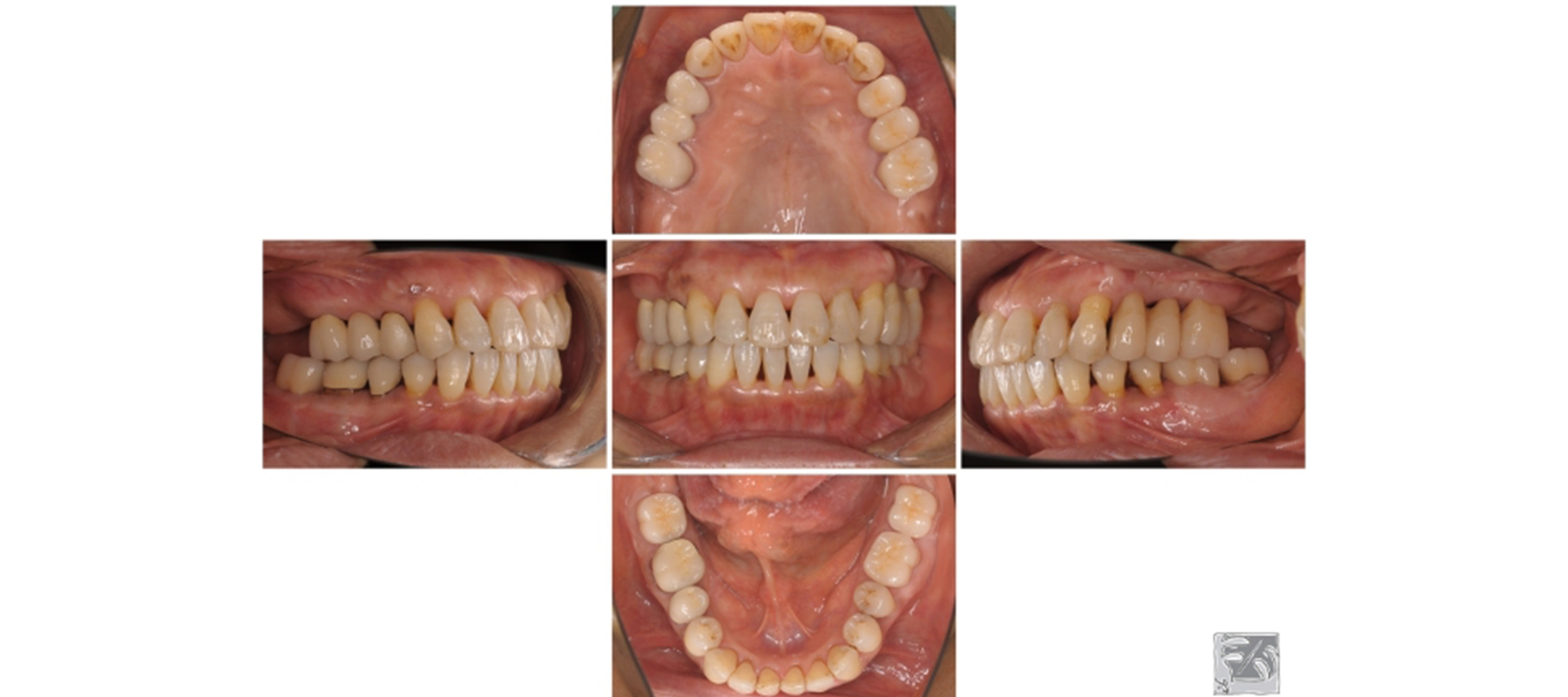
症状改善
細菌感染のスペースとなる骨の凸凹がなくなり、平坦化しました。
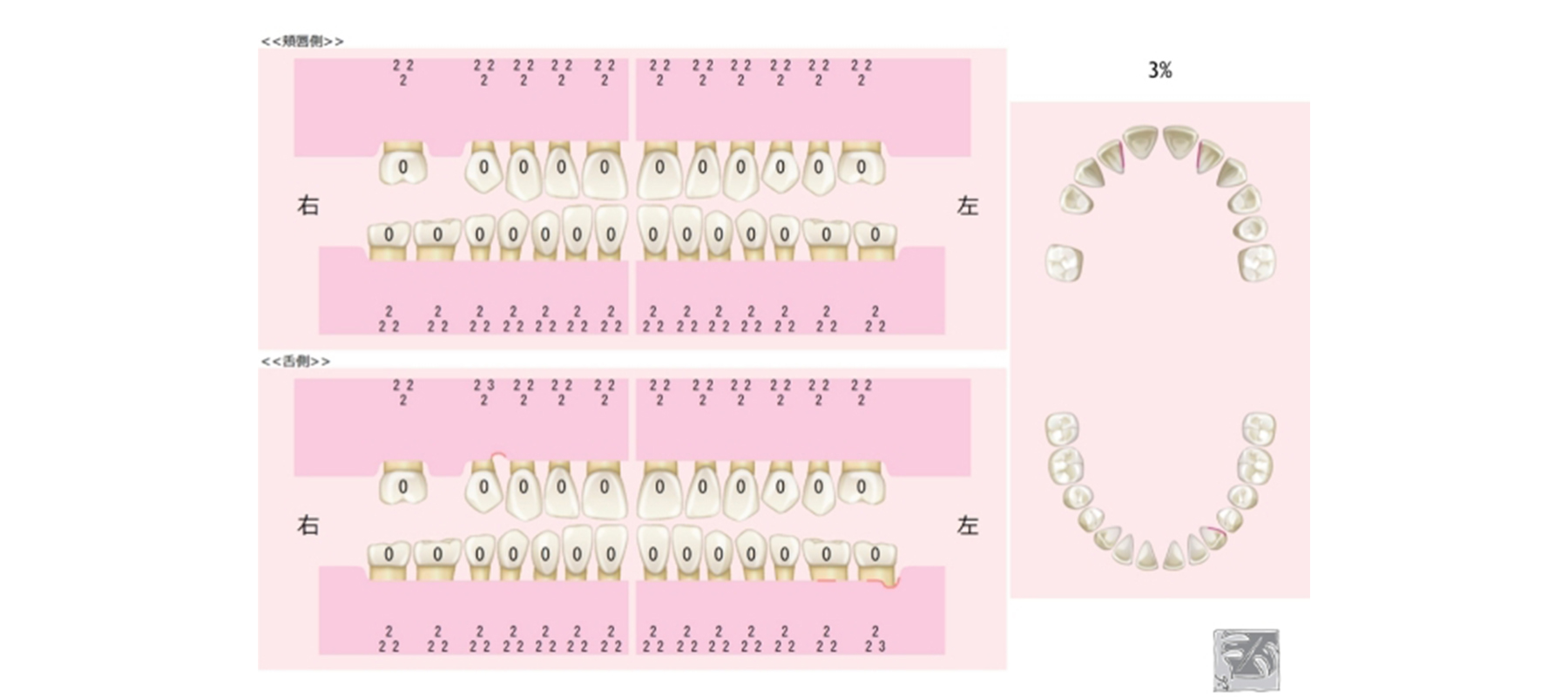
歯周ポケットは3㎜以下、プラーク(細菌)の付着量は全体の3%。
歯周病治療後P.g.菌は検出されず、むし歯のリスクをきちんと管理し、歯周病の再発を防ぐためにメインテナンス予防へ移行しました
治療詳細
※保険外診療。治療期間、費用、治療の流れ、治療結果に関しては個人差があります。健康な歯周組織を取り戻すには、数か月から1年かかります。また、歯周組織が再生する期間および程度は個人差があり、歯周病の進行具合によっても異なります。治療効果を発揮するのは、治療後の口腔衛生環境の維持にかかっています。
副作用(リスク):一時的に歯がしみたり、かみ合わせの違和感を感じることがあります。再生療法はあらゆる歯周病に適応できるわけではございません。再感染のリスクはなくなりません。